Содержание:
В течение последнего десятилетия, детская неалкогольная жировая болезнь печени (НАЖБП) достигла масштаба эпидемии и стала одним из наиболее частых хронических заболеваний печени среди детей. НАЖБП поражает приблизительно 3-10% детей из Южной и Северной Америки, Европы, Азии и Австралии. У детей с ожирением из промышленно развитых стран распространенность неалкогольной жировой болезни печени достигает 80%.
Гистология
Детская неалкогольная жировая болезнь печени имеет те же самые основные морфологические признаки, что и у взрослых. Характеристика гистологических признаков занимает центральное место, как в диагностике, так и лечении неалкогольной жировой болезни печени у детей. Классические гистологические особенности, характеризующие педиатрическую НАЖБП, включают: стеатоз, НАСГ с баллонированием (вспучивание гепатоцитов с разрывом мембраны) воспалением; цирроз с фиброзом.
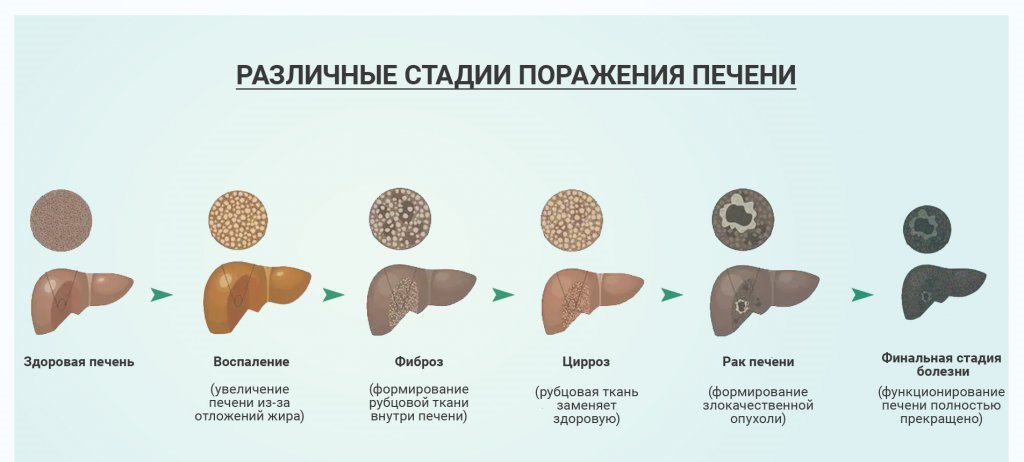
Стеатоз
По меньшей мере, 5% клеток печени с микро — или макровезикулярной жировой инфильтрацией — минимальный критерий для диагностики неалкогольной жировой болезни печени. Тканевое распределение стеатоза при детской НАЖБП изначально включает перипортальную зону.
НАСГ
- «Взрослый тип»: стеатоз с баллонной дегенерацией и лобулярным воспалением с или без перисинусоидального фиброза и без портального воспаления (тип I)
- «Педиатрический тип»: макровезикулярный гепатоцеллюлярный стеатоз с портальным воспалением с или без портального фиброза при отсутствии баллонной дегенерации и перисинусоидального фиброза (тип II).
Цирроз
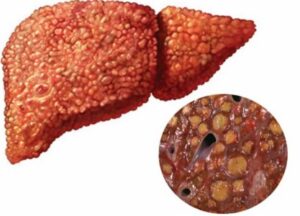 Самая продвинутая стадия фиброза (стадия 3 = мостовой фиброз, стадия 4 = цирроз).
Самая продвинутая стадия фиброза (стадия 3 = мостовой фиброз, стадия 4 = цирроз).
Простой стеатоз у детей часто имеет доброкачественное клиническое течение, в то время как неалкогольный стеатогепатит может прогрессировать до серьезного повреждения печени (цирроза), увеличения печени. С НАСГ связана общая заболеваемость и смертность детей и подростков. Установлено, что дети с неалкогольной жировой болезнью печени могут иметь некоторые характерные симптомы метаболического синдрома, повышенного риска развития диабета 2 типа и сердечнососудистых заболеваний.
Факторы риска неалкогольной жировой болезни печени у детей
- Полиморфизм генов — чем выше полиморфизм генов, тем выше риск неалкогольной жировой болезни печени.
- Внутриматочная среда. Исследования показали, что нарушение внутриутробной среды имеют решающее значение для обмена веществ ребенка. Субоптимальные внутриматочные условия, в частности, недостаточность питания, может привести к приспособительным реакциям плода, постоянному перепрограммированию структуры и функции тканей. После того, как организм запрограммирован в ответ на неблагоприятные условия матки, воздействие различных послеродовых условий окружающей среды, таких как переедание, определяет несоответствие между внутриматочной и внематочной средой и ведет к повышенному риску метаболического синдрома и педиатрического НАСГ. Восприимчивость к обоим этим заболеваниям увеличивается формулой кормления, грудное вскармливание защищает развитие НАСГ у детей. Эти данные свидетельствуют о том, что матери необходимо обеспечить адекватное внутриутробное питание и грудное вскармливание младенца, чтобы избежать негативных последствий метаболического перепрограммирования печени ребенка.
- Питание и образ жизни. Нездоровое питание и малоподвижный образ жизни в сочетание с крайне сниженной физической активностью, являются основными причинами энергетического дисбаланса между потреблением и расходом калорий, которые приводят к ожирению и связанным с ним заболеваниям, таким как метаболический синдром и неалкогольная жировая болезнь печени. В частности, недорогие рационы, в том числе обогащенные жирами, сахаром и солью, и высококалорийные макронутриенты и бедные микронутриентами продукты увеличивают риск развития ожирения, метаболического синдрома и НАЖБП у детей и подростков промышленно развитых стран. Диетическая фруктоза вызывает заметное повышение триглицеридов и снижение липопротеидов высокой плотности у детей с неалкогольной жировой болезнью печени. Эффект фруктозо-зависимой дислипидемии более выражен у детей с НАЖБП, чем у здоровых лиц того же возраста.
Патогенез
Причины и механизм развития НАЖБП у детей и взрослых остаются непонятными. Предполагают, что за развитие НАЖБП и его переход от простого стеатоза до НАСГ отвечает сочетание генетических и экологических факторов, особенности экспрессии генов, участвующих в липогенезе и воспалении, нарушения в путях регуляции метаболизма.
Клинические особенности
Клинически большинство педиатрических пациентов с НАЖБП / НАСГ имеют неспецифические симптомы. Некоторые жалуются на усталость, недомогание или боль в животе (42% -59% случаев), особенно в правом верхнем квадранте, которая связана с более прогрессивной формой НАСГ. Черный акантоз — клинический маркер гиперинсулинемии — наблюдается от одной трети до половины детей с НАЖБП, доказанной биопсией. Гепатомегалия встречается в 50% случаев.
Антропометрические характеристики
У детей только окружность талии является практическим антропометрическим параметром для определения центрального ожирения и может предсказывать повышенный риск резистентности к инсулину и метаболического синдрома. У детей и подростков с ожирением увеличение окружности талии на каждые 5 см в 1,4 раза увеличивает предсказание УЗИ стеатоза печени. Увеличенная окружность талии также связана с риском фиброза печени. Стандартных международных диаграмм окружности талии пока нет.
Лабораторная диагностика
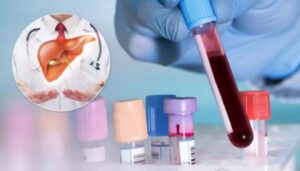 В клинической практике НАЖБП обычно протекает на фоне повышения сывороточных ферментов гепатобилиарной системы, в основном АЛТ и ГГТ, избыточного веса/ожирения. В настоящее время широко признано, что степень повышения АЛТ Не коррелирует с наличием или тяжестью гистологических показателей НАЖБП. Дети с нормальным показателями АЛТ или минимальным повышением АЛТ в сыворотке при биопсии могут иметь фиброз. Высокий уровень ГГТ в сыворотке отражает риск продвинутого фиброза при НАЖБП.
В клинической практике НАЖБП обычно протекает на фоне повышения сывороточных ферментов гепатобилиарной системы, в основном АЛТ и ГГТ, избыточного веса/ожирения. В настоящее время широко признано, что степень повышения АЛТ Не коррелирует с наличием или тяжестью гистологических показателей НАЖБП. Дети с нормальным показателями АЛТ или минимальным повышением АЛТ в сыворотке при биопсии могут иметь фиброз. Высокий уровень ГГТ в сыворотке отражает риск продвинутого фиброза при НАЖБП.- Поскольку НАЖБП считают печеночным проявлением метаболического синдрома, то она определяется наличием центрального ожирения (область талии), гипертензии, резистентности к инсулину или диабетом, дислипидемией и гиперурикемией (повышением мочевой кислоты). Гиперинсулинемия, обусловленная резистентностью к инсулину, наиболее вероятно представляет собой первое патогенетическое звено НАЖБП. Это чувствительный, но неспецифический показатель НАЖБП, и, следовательно, непригодный в качестве единого индикатора НАЖБП, однако он может быть предсказателем прогрессирующего фиброза печени.
- Аномалии теста толерантности к глюкозе также могут указывать на НАЖБП.
- Гипертриглицеридемия — еще один биохимический маркер у детей, страдающих ожирением с НАЖБП.
- Для постановки окончательного диагноза детской НАЖБП требуется биопсии печени, по крайней мере, до начала терапии. Биопсия печени рекомендуется в случаях клинически подозреваемого прогрессирующего заболевания печени, до начала терапии, а также в рамках клинических испытаниях.
- Диагностический алгоритм НАЖБП у детей включает УЗИ брюшной полости.